妊娠合并病毒性肝炎
更新时间:2026-04-28简介
病因
(一)发病原因
妊娠与肝炎互为不利因素, 即肝炎可影响妊娠的正常发展, 对母儿可产生不良后果, 如妊高征、产后出血、胎儿窘迫、胎儿生长发育受限、早产、死胎、死产等的发生率明显增高 ; 而妊娠可以影响肝炎, 妊娠期新陈代谢旺盛, 胎儿的呼吸排泄等功能均需母体完成;肝脏是性激素代谢及灭活的主要场所, 妊娠期胎盆分泌的雌、孕激素大大增加; 妊娠期孕妇铁、钙、各种维生素和蛋白质需求量大大增加, 若孕妇原有营养不良, 则肝功能减退, 加重病情; 妊娠高血压综合征可引起小血管痉挛, 使肝、肾脏血流减少, 而肾功能损害, 代谢产物排泄受阻, 可进一步加重肝损害, 易致肝细胞大块坏死, 诱发重型肝炎。
(二)发病机制
1.病毒性肝炎对妊娠的影响
(一) 病毒性肝炎对妊娠的影响
1、 对母体影响:孕早期可使早孕反应加重,孕晚期易患妊高征,分娩时期肝功受损,凝血因子合成功能减退,产后出血率高。重症肝炎易并发DIC,出现全身出血,直接威胁母婴生命。
2、 对胎儿的影响:孕早期患病肝,胎儿畸形发病率高,流产、早产、死胎、死产和新生儿死亡。
3、 母婴传播途径:
甲肝(HAV):HAV是一种属于微小RNA病毒的肠病毒,主要经粪口途径传播。HAV不能通过胎盘传给胎儿,故孕期患病不必人工流产或引产。但妊娠晚期,在分娩过程中可使新生儿感染。
乙肝(HBV):母婴传播是HBV传播的主要途径之一。在我国占婴幼儿感染的1/3。有3种途径:
1.宫内传播:机制不清,可能由于胎盘受损或通透性增强造成。近几年较多资料证明宫内感染率为9.1%~36.7%。Tong等应用分子杂交法,在引产胎儿肝、脾、胰、肾、胎盘等组织中均检出HBV-DNA,证实宫内感染的存在。
影响宫内传播的因素:a.妊娠后期患急性肝炎的孕妇易传播给胎儿。b.合并e抗原阳性,因e抗原体积小,且不为HBs抗体束缚,易于通过胎盘,母婴宫内传播危险大。c.羊水中存在HBsAg。
2.产时传播:是HBV母婴传播的主要途径;占40%-60%;新生儿脐血HBsAg阴性,3个月内转为阳性,这与肝炎的潜伏期相符合。由于阴道分泌物HBsAg阳性率较羊水阳性率高,产时新生儿通过产道时吞咽含HBsAg的母血、羊水、阴道分泌物,或在分娩过程中因子宫收缩使胎盘绒毛血管破裂,母血渗漏入胎儿血液循环,只要有10-8ml母血进入胎儿即可使乙肝传播。
影响产时传播因素:a.孕妇e抗原阳性;b.产程超过9h脐血阳性率高,因产程长短与母儿间血液交流成正比;c.HBsAg滴定度越高,母儿传播可能性越大。HBsAg滴定度≤1∶128时,新生儿阳性率45.5%,而滴定度≥1∶256时70%婴儿阳性。因高滴定度在微量血液交流中有充分量的HBsAg传播。HBeAg存在与HBsAg滴定度有关,HBeAg阳性者HBsAg的滴定度较高,故传播率也高。
3.产后传播:与接触母乳及母亲唾液有关。Lee研究HBsAg阳性产妇的乳汁病毒携带率为70%,认为哺乳是母婴传播途径之一,但以后的流行病学调查未能证实。多数学者认为血中乙肝3项阳性者和HBeAg加上抗HBC者其初乳中HBV-DNA阳性率为100%,不宜哺乳。但目前对HBsAg阳性母亲,尤其是双阳性者是否母乳喂养问题,尚未达成一致意见。
丙肝(HCV):感染后易导致慢性肝炎,最后发展为肝硬化或肝癌。HCV是一种RNA病毒,约一半以上通过输血制品或静脉用药所致。妊娠并不会增加丙型肝炎的发病率,但它可垂直从母亲传播至胎儿。
丁肝(HDV):是一种缺陷性负链RNA病毒,需同时有乙肝病毒感染,母婴传播少见,可与HBV同时感染或在HBV基础上重叠感染。传播途径与HBV相同。
戊肝(HEV):为RNA病毒,传播途径及临床表现类似甲肝。
戊型肝炎通常是在发展中国家流行的一种疾病,可能是通过粪-口传播。目前已有母婴间传播的病例报告,孕妇一旦感染病情常常很危重,妊娠晚期发生急性感染后死亡率可达15%-25%。
HDV的母婴垂直传播比较少见,主要见于HBeAg阳性的孕妇。HEV的母婴传播国内尚未见报道;Khuroo1995年对8名在妊娠期患HE的产妇的新生儿进行研究,发现5名新生儿出生时的血标本中检出HEV-RNA,同时IgG抗HVE阳性,其中1名出生时有黄疸并伴ALT升高。
2.妊娠对病毒性肝炎的影响:近20年,欧美文献强调妊娠并不增加肝炎的发病率,肝炎病情的严重性也与妊娠本身无关。而发展中国家的资料仍认为妊娠时患肝炎预后差,特别晚期妊娠如伴发急性肝炎,重症肝炎及病死的机会远比非妊娠期肝炎患者为多。如孕晚期患戊肝,孕妇病死率可达10%~20%。
妊娠期加重肝脏负担的因素
1、 孕期新陈代谢,营养消耗,肝糖原储备,不利于疾病恢复。
2、 孕期产生的 H需在肝内 活并防碍肝对脂肪的运转和胆汁的排泄。
3、 胎儿代谢产物需在母体没解毒。
4、 并发妊高征时常使肝脏受损,易发生急性肝坏死。
5、 分娩时体力消耗,缺O2,酸性代谢产物产生,加重肝损。
症状体征
诊断:妊娠期病毒性肝炎诊断与非孕期相同,但比非孕期困难。应详细询问病史,结合临床症状、体征及实验室检查进行综合判断。
1.病史:有与肝炎患者密切接触史,半年内曾接受输血、注射血液制品等
2.临床表现:出现不能用妊娠反应或其它原因解释的消化系统症状,巩膜黄染、肝肿大等,出现血管内胆红素过多,使浅表毛细血管看起来发黄、肝肿肥大等症状
以下根据感染的病毒类型表现诊断:
1.妊娠合并甲型肝炎
其症状与非孕妇者相同,发病较急,除有消化道症状及黄疸外,血清学检查中抗HAV-IgM阳性则可确诊。
甲肝对围生儿的影响:根据上海市第一妇婴保健院资料,甲肝产妇在孕中期与孕晚期的妊娠结局,围生儿死亡率分别为42.3‰和125‰,即孕晚期围生儿死亡率明显升高。与上海市同年正常产妇的围生儿死亡率14.1‰相比较,两者有极显著的差异。虽然无甲肝孕产妇死亡,但其围生儿死亡率之高却为不可忽视的问题。 2.妊娠合并乙型肝炎
(1)起病急,出现消化系统症状(恶心、呕吐)及乏力、黄疸等,血清ALT升高。
(2)血清学检测
应用血清学诊断乙肝病毒胎内感染应注意以下3项依据:
(1)新生儿脐血清HBsAg阳性可为参考指标。
(2)新生儿脐血清HBcAb-IgM阳性即可确定宫内感染。
(3)如有条件测脐血清,乙肝病毒DNA阳性,更可确诊,但此项指标在国内尚不能推广应用。
血清学检测指标
(1)乙肝表面抗原(HBsAg):为最常用的乙肝感染指标。在感染潜伏期,血清ALT升高之前HBsAg即可阳性;当HBsAg为高滴度时,则e抗原(HBeAg)也同时为阳性。临床只以单项HBsAg作为感染指标是不够的,应与临床表现及其他指标结合判断之。
(2)乙肝表面抗体(抗HBs):为有保护性的抗体。急性乙肝病毒感染时,经过一段时间,出现抗HBs提示机体获得了免疫力。
(3)乙肝e抗原(HBeAg):是HBcAg的降解产物,急性感染时HBeAg的出现稍晚于HBsAg。e抗原的亚型e1、e2更反映乙肝病毒复制的活性。
(4)乙肝e抗体(抗HBe):一般当HBeAg在血中消失,而后出现抗HBe,提示病毒复制减少,传染性降低,病情多渐趋稳定。
(5)核心抗体(抗HBc):在急性感染时,HBsAg出现后2~4周,临床症状出现之前即可检出。所以抗HBC-IgM多见于感染早期或慢性感染的活动期。
(6)乙肝病毒DNA(HBV-DNA):HBV-DNA阳性是乙肝病毒复制的直接证据及传染性指标。HBV-DNA与HBeAg和DNA-多聚酶呈平衡关系。凡是HBeAg阳性的血中,86%~100%可检测到HBV-DNA。
根据临床症状、体征、肝功能测定和血清学指标的检测,对妊娠合并乙肝的诊断可很快明确。
乙肝对妊娠的影响:乙肝孕产妇的流产、早产、死胎、死产、新生儿窒息率及新生儿死亡率明显增高,此与妊娠晚期患急性黄疸型肝炎特别是重症甚或暴发性肝炎有关。暴发型肝炎的死亡率孕妇较非孕妇为高。妊娠期特别是妊娠后期尤易发生暴发型肝炎。
3.妊娠合并重症肝炎
诊断标准:起病急剧,中毒症状明显,黄疸严重。
要点:(1)消化道症状加重,食欲极度下降,呕吐频繁
(2)1周内血清胆红素≥171μmol/L(10mg/dl),或每日升高≥17.1μmol/L(1mg/dl)。
(3)出现肝臭气味,肝脏进行性缩小,肝功能明显异常,酸胆分离,白血球倒置。
(4)凝血酶原时间明显延长,较正常值延长0.5~1倍甚或更长。
(5)肝肾综合征,急性肾衰
(6)可有腹水出现甚或肝浊音界缩小。
妊娠合并病毒性肝炎吃什么好
暂无相关资料
鉴别诊断
1.妊娠剧吐引起的肝损害。 黄疸较轻,ALT轻度升高,尿酮(+),经过治疗 酸,调整电解度,病情迅速好转,对于恶心呕吐严重的早孕反应,一定要提高警惕,结合病史和临床表现,及早进行肝功能检查和肝炎病毒的血清学检查。
2.妊娠期高血压疾病引起的肝损害。本病常有妊高症的表现,如高血压、蛋白尿、水肿等。可伴有上腹部疼痛,黄疸较轻。妊娠结束后病情迅速缓解。
3.妊娠期急性脂肪肝。常发生于妊娠晚期,起病急,病情重,病死率高。起病时常有上腹部疼痛,恶心呕吐等消化道症状;进一步发展为急性肝功能障碍,表现为凝血因子缺乏,出血倾向,低血糖,深度黄疸,肝性脑病等。
4.妊娠期肝内胆汁淤积症。常有家族史,孕28周后表现全身皮肤瘙痒和轻度黄疸综合症,无消化系统症状,产后消退。
5.药物性肝损害。妊娠期常应用的对肝脏有损害的药物有氯丙嗪、异丙嗪、甲巯咪唑(他巴唑)、异烟肼、利福平、磺胺类、四环素等。常有转氨酶轻度升高,不伴脾大。停药后肝功能恢复。
并发症
并发症多,精神心理障碍占64.45%。在乙肝病因中占94.8%,乙肝孕妇的早产,死胎,新生儿窒息率分别为69.3%、75.0%、57.0%。产后出血在孕肝患者中占34.18%差异有显著性(P<0.05)。重症肝炎占6.31%。妊娠期病毒性肝炎重型患者由于凝血机制障碍,产后出血率显著增高,并可迅速促使肝功能衰竭,严重危及母婴生命,可并发弥散性血管内凝血(DIC)等。
预防保健
乙肝疫苗有血源疫苗及基因重组疫苗2种。后者免疫原性优于血源性疫苗。两种疫苗的安全性、免疫原性、保护性及产生抗体持久性相似。疫苗的免疫对象以HBV携带者、已暴露于HBV的易感者及其新生儿为主,保护率可达80%。对HBsAg及HBeAg均阳性母亲的新生儿联合使用HBIG可提高保护率达95%。全程免疫后抗体生成不好者可再加强免疫1次。HCV DNA疫苗的研制尚停留在动物实验基础上,但可用来源安全可靠的人血丙种球蛋白对抗-HCV阳性母亲的婴儿在1岁前进行被动免疫。丁、戊等型肝炎尚无疫苗。
治疗用药
预防:
1.加强饮食卫生宣传教育,注意餐具消毒,特别对生拌凉菜要注意卫生。
2.加强围生期保健,产后常规检查肝功、乙肝三条
3.乙肝免疫预防:乙型肝炎免疫球蛋白(HBIG)是高效价的抗HBV免疫球蛋白,可使母亲或新生儿获得被动免疫,是预防乙肝感染有效的措施。产前3个月每月给HBsAg携带孕妇肌内注射HBIG,可使其新生儿的宫内感染明显减少,随访无不良反应。新生儿注射时间最好在出生后24h以内,一般不超过48h。注射次数多效果好,可每月注射1次,共2~3次,剂量每次0.5mL/kg,或每次1~2ml。意外暴露者应紧急注射,一般为1~2ml。最后1次同时开始注射乙肝疫苗。
4. 如孕妇曾接触甲肝患者,力争能于2周内肌内注射丙种球蛋白,剂量一般为0.02~0.05mg/kg。
5. 甲型肝炎灭毒活疫苗可对1岁以上的儿童或成人预防接种,如注射过人血丙种球蛋白,应于8周后再注射。
大家都在看
- 乳腺癌
乳腺癌(mammarycancer)是女性最常见的恶性肿瘤之一,发病率占全身各种...[详细]
- 男性不育症
男性不育症是指由于男性因素引起的不育。一般把婚后同居2年以上未采取任何避孕措施而...[详细]
- 不孕症

不孕症(infertility)系指凡婚后夫妇有正常的性生活、未避孕、同居2年而...[详细]
- 早泄
早泄是指阴茎插入阴道后,在女性尚未达到性高潮,而男性的性交时间短于2分钟,提早射...[详细]
- 胃癌

胃癌是我国最常见的恶性肿瘤之一,在我国其发病率居各类肿瘤的首位,每年约有17万人...[详细]
- 前列腺炎
前列腺炎是指前列腺特异性和非特异感染所致的急慢性炎症,从而引起的全身或局部症状。...[详细]
- 流产
流产(abortion)为妇科常见疾病,如处理不当或处理不及时,可能遗留生殖器官...[详细]
- 乙肝
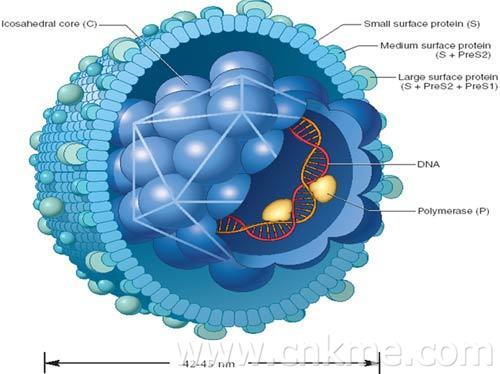
乙型病毒性肝炎是由乙型肝炎病毒(HBV)引起的一种世界性疾病。发展中国家发病率高...[详细]
- 颈椎病
颈椎病又称颈椎综合征,是颈椎骨关节炎、增生性颈椎炎、颈神经根综合征、颈椎间盘脱出...[详细]
- 心绞痛
心绞痛(anginapectoris)是冠状动脉供血不足,心肌急剧的、暂时缺血与...[详细]
最新
- 肿瘤

肿瘤(tumour)是指机体在各种致瘤因子作用下,局部组织细胞增生所形成的新生物...[详细]
- 心脏病

心脏病是一类比较常见的循环系统疾病。循环系统由心脏、血管和调节血液循环的神经体液...[详细]
- 脑溢血
脑出血是指非外伤性脑实质内血管破裂引起的出血,占全部脑卒中的20%~30%,发生...[详细]
- 内分泌性高血压

内分泌组织增生或肿瘤所致的多种内分泌疾病,由于其相应激素如醛固酮、儿茶酚胺、皮质...[详细]
- 寒痹
寒痹是怎么回事?寒痹,病名。一名痛痹、骨痹。指寒邪偏重的痹证。《灵枢•贼风》:“...[详细]
- 小儿46-XY单纯性腺发育不全综合征
46-XY单纯性腺发育不全综合征(simple46,XYgonadaldigen...[详细]
- 小儿情感交叉擦腿综合征

情感交叉擦腿综合征(masturbationsyndrome)是一个病因不明,治...[详细]
- 小儿先天性肌强直综合征

肌强直综合征(myotonicsyndrome)是一组较为少见的遗传性疾病,包括...[详细]
- 新生儿单纯疱疹病毒感染
新生儿单纯疱疹病毒感染(herpessimplexviralinfectiono...[详细]
- 小儿猫叫综合征

猫叫综合征(catscrysyndrome)是由于第5号染色体短臂缺失(5p缺失...[详细]








