获得性免疫缺陷综合征
更新时间:2026-04-28
获得性免疫缺陷综合征(acquired immuno deficiency syndrome,AIDS)即艾滋病,是由人类免疫缺陷病毒(human immunodeficiency virus,HIV)引起的一种严重传染病。病毒特异性地侵犯并毁损CD4 T淋巴细胞(辅助性T细胞),造成机体细胞免疫功能受损。感染初期可出现类感冒样或血清病样症状,然后进入较长的无症状感染期,继之发展为获得性免疫缺陷综合征前期,最后发生各种严重机会性感染和恶性肿瘤,成为获得性免疫缺陷综合征。至今尚无有效防治手段,几无救治成功的病例,故被称为超级癌症。
病因
(一)发病原因
感染人类免疫缺陷病毒(HIV)引起的免疫功能障碍性疾病。HIV原称嗜人类T淋巴细胞病毒,它进入人体后,选择性的感染辅助性T淋巴细胞,导致机体细胞免疫的严重缺陷,肿瘤的易感性和机会感染率也因而增加。感染HIV的单核细胞通过血脑屏障进入中枢神经系统,直接损害脑、脊髓和周围神经。
自1981年美国报道发现一种能对人免疫系统产生破坏力的反转录病毒后以来,迄今已发现人类免疫缺陷病毒有两型:人类免疫缺陷病毒1型(HIV-1)和人类免疫缺陷病毒2型(HIV-2)。
1.HIV-1 起源于中非,扩散到海地、欧洲、北美及全世界,它选择性地侵犯CD4 T淋巴细胞和单核巨噬细胞亚群,也能感染B细胞、小神经胶质细胞及骨髓干细胞,是引起获得性免疫缺陷综合征的主要毒株。
(1)HIV-1的形态及结构:电镜下观察HIV-1呈圆形颗粒,直径约110nm。病毒外膜由两层类脂组成,既有病毒蛋白成分,也含有宿主细胞膜的蛋白质。锚定在外膜上的外膜糖蛋白(Env)由三分子的球状物gp120和三分子的主干gp41组成,gp120呈球形突出于病毒包膜之外,gp41与gp120相连,另一端贯穿病毒包膜。包膜内是呈钝头圆锥形的核,位于中央,核壳蛋白是p24。核内含两条完全相同的单链病毒RNA链。在病毒的外膜和核壳之间,有一基质蛋白P18。
(2)HIV-1的基因组及其功能:HIV-1病毒基因组长约10kb,两端各有一个称为长末端重复(1ong terminal repeat,LTR)的RNA序列,长约634bp。LTR含调控HIV基因表达的DNA序列,可控制新病毒产生,能被宿主细胞或HIV的蛋白所触发。HIV-1病毒基因组还含有3个基因,包括3个结构基因和6个调节基因。
3个结构基因是gag、pol和env。gag基因(310~1869bp)编码病毒核心的结构蛋白P7。pol(1629~4673bp)基因编码一个较大的前体多肽,它包括3个蛋白质产物:蛋白酶p13、反转录酶p66/p51和整合酶p31。env(5781~8369bp)编码一个含糖多肽前体gpl60,后裂解为外膜糖蛋白gpl20和跨膜糖蛋白gp41 。
6个调节基因是tat,rev,nef,vif,vpr和vpu,它们可编码一些蛋白质,分别控制病毒感染细胞的能力、病毒复制和引起疾病。
根据病毒基因的PCR扩增和序列测定,目前已确定HIV-1有3组13个亚型,即M组的A、B、C、D、E、F、G、H、I、J、K亚型,O组的O亚型,和N组的N亚型;HIV-2也有6个亚型,即A、B、C、D、E、F亚型。HIV-1的M组病毒呈全球性流行,O组病毒和HIV-2则多限于非洲的某些局部地区流行。中国流行的主要为HIV-1的A、B、B’亚型、C、E 五型,某些流行区还有B/C重组株。
(3)HIV-1如何感染细胞及复制:游离的HIV-1遇到CD4 细胞时,1个以上的HIV-1的包膜糖蛋白(gp120)与靶细胞表面的CD4分子紧紧结合,导致gp120分子内部的构相发生变化,使gp120同时与靶细胞表面的辅助受体结合。该受体又分为CC系统,如CCR2、CCR5等及CXC系统,如CXCR4,通常,gp120与CCR5结合感染巨噬细胞,与CXCR4结合感染T细胞。继之,在gp41的参与下,HIV的外膜与靶细胞膜发生膜的融合。随后,病毒核心部分被注入胞质内。尽管CD4 T细胞是HIV感染的主要靶细胞,但免疫系统的其他带有或不带有CD4分子的细胞也可被HIV感染,其中单核巨噬细胞能隐藏大量的病毒,成为HIV的贮存仓库。
近年的研究发现,HIV-1感染CD4 和CCR5 巨噬细胞时是通过树突细胞特异的HIV-1结合蛋白(DC-SIGN)的辅助。DC-SIGN是一种分子量为44×103的树突细胞(DC)的表面蛋白。HIV-1侵入人体后借助于gpl20于DC-SIGN的特异性结合并感染DC。随后病毒被DC吞噬进入细胞内。DC将外来的病毒抗原加工处理,并将抗原信息提呈给T细胞,激发抗病毒免疫反应。同时,在抗原提呈过程中,DC与T细胞直接接触,也将病毒传递给了T细胞,造成T细胞的感染。
在胞质内,HIV RNA在反转录酶的作用下转录成一单链DNA,并以此单链DNA为模板,在DNA聚合酶的作用下复制第2条DNA链。这个双链DNA既可以游离形式留在胞质内,并转录成HIV RNA;又能移动至胞核内,也可经HIV整合酶整合进宿主的染色体组DNA,形成“前病毒”。并长期存在于胞核内,在一定条件的作用下该“前病毒”通过转录产生HIV RNA和mRNA,并被转移至胞质。HIV mRNA翻译产生新的HIV反转录酶、基因组RNA、结构蛋白、调节蛋白、包膜糖蛋白等,并装配成新的病毒体,以芽生的方式萌出细胞外。
共价整合在宿主细胞染色体内的HIV-1前病毒已成为宿主基因组的一部分,它与宿主细胞DNA一起复制,并遗传至子代细胞。因此,整合的前病毒被永远合成到宿主细胞基因组,或隐匿转录,或高水平表达其基因,而产生大量的子代病毒。
2.HIV-2 是20世纪80年代中期从西非患者中分离出的另一种能引起获得性免疫缺陷综合征的反转录病毒。主要限于西非,但现在已在美国、欧洲、南非、印度等国家和地区发现有HIV-2感染病例,我国也有少数病例。最近发现HIV-2有不同株别差异存在。
与HIV-1相同之处:HIV-2的超微结构及细胞嗜性与HIV-1相似;HIV-2基因组也有gag,env和pol三个结构基因,也可有tat、rev、nef,vif和vpr基因;像HIV-1一样,HIV-2也选择性地侵犯CD4 T淋巴细胞,但它的毒力不如HIV-1强。HIV-1及HIV-2在外界的抵抗力均不强。对热敏感,56℃,30min能灭活。一般消毒剂如70%乙醇、0.2%次氯酸钠、5%~8%甲醛溶液及5000×l0-6~10000×l0-6的有机氯溶液等均能灭活病毒。
与HIV-1不同之处:在分子学特性方面,HIV-2与猴免疫缺陷病毒(猴免疫缺陷病毒)SIV相近,与HIV-1的结构蛋白差异较大,尤其是外膜蛋白。其核苷酸和氨基酸序列与HIV-1相比明显不同,仅40%~50%与HIV-1相似,而75%与某些SIV相似。不同的是HIV-2没有vpu基因,而是在其中央区有一个vpx基因(病毒蛋白x),这是HIV-1所没有的,其功能尚不清楚。HIV-2的抗原特性与HIV-1不同,两者的结构蛋白交叉反应最强,而外膜蛋白交叉反应最弱。
(一)发病原因
感染人类免疫缺陷病毒(HIV)引起的免疫功能障碍性疾病。HIV原称嗜人类T淋巴细胞病毒,它进入人体后,选择性的感染辅助性T淋巴细胞,导致机体细胞免疫的严重缺陷,肿瘤的易感性和机会感染率也因而增加。感染HIV的单核细胞通过血脑屏障进入中枢神经系统,直接损害脑、脊髓和周围神经。
自1981年美国报道发现一种能对人免疫系统产生破坏力的反转录病毒后以来,迄今已发现人类免疫缺陷病毒有两型:人类免疫缺陷病毒1型(HIV-1)和人类免疫缺陷病毒2型(HIV-2)。
1.HIV-1 起源于中非,扩散到海地、欧洲、北美及全世界,它选择性地侵犯CD4 T淋巴细胞和单核巨噬细胞亚群,也能感染B细胞、小神经胶质细胞及骨髓干细胞,是引起获得性免疫缺陷综合征的主要毒株。
(1)HIV-1的形态及结构:电镜下观察HIV-1呈圆形颗粒,直径约110nm。病毒外膜由两层类脂组成,既有病毒蛋白成分,也含有宿主细胞膜的蛋白质。锚定在外膜上的外膜糖蛋白(Env)由三分子的球状物gp120和三分子的主干gp41组成,gp120呈球形突出于病毒包膜之外,gp41与gp120相连,另一端贯穿病毒包膜。包膜内是呈钝头圆锥形的核,位于中央,核壳蛋白是p24。核内含两条完全相同的单链病毒RNA链。在病毒的外膜和核壳之间,有一基质蛋白P18。
(2)HIV-1的基因组及其功能:HIV-1病毒基因组长约10kb,两端各有一个称为长末端重复(1ong terminal repeat,LTR)的RNA序列,长约634bp。LTR含调控HIV基因表达的DNA序列,可控制新病毒产生,能被宿主细胞或HIV的蛋白所触发。HIV-1病毒基因组还含有3个基因,包括3个结构基因和6个调节基因。
3个结构基因是gag、pol和env。gag基因(310~1869bp)编码病毒核心的结构蛋白P7。pol(1629~4673bp)基因编码一个较大的前体多肽,它包括3个蛋白质产物:蛋白酶p13、反转录酶p66/p51和整合酶p31。env(5781~8369bp)编码一个含糖多肽前体gpl60,后裂解为外膜糖蛋白gpl20和跨膜糖蛋白gp41 。
6个调节基因是tat,rev,nef,vif,vpr和vpu,它们可编码一些蛋白质,分别控制病毒感染细胞的能力、病毒复制和引起疾病。
根据病毒基因的PCR扩增和序列测定,目前已确定HIV-1有3组13个亚型,即M组的A、B、C、D、E、F、G、H、I、J、K亚型,O组的O亚型,和N组的N亚型;HIV-2也有6个亚型,即A、B、C、D、E、F亚型。HIV-1的M组病毒呈全球性流行,O组病毒和HIV-2则多限于非洲的某些局部地区流行。中国流行的主要为HIV-1的A、B、B’亚型、C、E 五型,某些流行区还有B/C重组株。
(3)HIV-1如何感染细胞及复制:游离的HIV-1遇到CD4 细胞时,1个以上的HIV-1的包膜糖蛋白(gp120)与靶细胞表面的CD4分子紧紧结合,导致gp120分子内部的构相发生变化,使gp120同时与靶细胞表面的辅助受体结合。该受体又分为CC系统,如CCR2、CCR5等及CXC系统,如CXCR4,通常,gp120与CCR5结合感染巨噬细胞,与CXCR4结合感染T细胞。继之,在gp41的参与下,HIV的外膜与靶细胞膜发生膜的融合。随后,病毒核心部分被注入胞质内。尽管CD4 T细胞是HIV感染的主要靶细胞,但免疫系统的其他带有或不带有CD4分子的细胞也可被HIV感染,其中单核巨噬细胞能隐藏大量的病毒,成为HIV的贮存仓库。
近年的研究发现,HIV-1感染CD4 和CCR5 巨噬细胞时是通过树突细胞特异的HIV-1结合蛋白(DC-SIGN)的辅助。DC-SIGN是一种分子量为44×103的树突细胞(DC)的表面蛋白。HIV-1侵入人体后借助于gpl20于DC-SIGN的特异性结合并感染DC。随后病毒被DC吞噬进入细胞内。DC将外来的病毒抗原加工处理,并将抗原信息提呈给T细胞,激发抗病毒免疫反应。同时,在抗原提呈过程中,DC与T细胞直接接触,也将病毒传递给了T细胞,造成T细胞的感染。
在胞质内,HIV RNA在反转录酶的作用下转录成一单链DNA,并以此单链DNA为模板,在DNA聚合酶的作用下复制第2条DNA链。这个双链DNA既可以游离形式留在胞质内,并转录成HIV RNA;又能移动至胞核内,也可经HIV整合酶整合进宿主的染色体组DNA,形成“前病毒”。并长期存在于胞核内,在一定条件的作用下该“前病毒”通过转录产生HIV RNA和mRNA,并被转移至胞质。HIV mRNA翻译产生新的HIV反转录酶、基因组RNA、结构蛋白、调节蛋白、包膜糖蛋白等,并装配成新的病毒体,以芽生的方式萌出细胞外。
共价整合在宿主细胞染色体内的HIV-1前病毒已成为宿主基因组的一部分,它与宿主细胞DNA一起复制,并遗传至子代细胞。因此,整合的前病毒被永远合成到宿主细胞基因组,或隐匿转录,或高水平表达其基因,而产生大量的子代病毒。
2.HIV-2 是20世纪80年代中期从西非患者中分离出的另一种能引起获得性免疫缺陷综合征的反转录病毒。主要限于西非,但现在已在美国、欧洲、南非、印度等国家和地区发现有HIV-2感染病例,我国也有少数病例。最近发现HIV-2有不同株别差异存在。
与HIV-1相同之处:HIV-2的超微结构及细胞嗜性与HIV-1相似;HIV-2基因组也有gag,env和pol三个结构基因,也可有tat、rev、nef,vif和vpr基因;像HIV-1一样,HIV-2也选择性地侵犯CD4 T淋巴细胞,但它的毒力不如HIV-1强。HIV-1及HIV-2在外界的抵抗力均不强。对热敏感,56℃,30min能灭活。一般消毒剂如70%乙醇、0.2%次氯酸钠、5%~8%甲醛溶液及5000×l0-6~10000×l0-6的有机氯溶液等均能灭活病毒。
与HIV-1不同之处:在分子学特性方面,HIV-2与猴免疫缺陷病毒(猴免疫缺陷病毒)SIV相近,与HIV-1的结构蛋白差异较大,尤其是外膜蛋白。其核苷酸和氨基酸序列与HIV-1相比明显不同,仅40%~50%与HIV-1相似,而75%与某些SIV相似。不同的是HIV-2没有vpu基因,而是在其中央区有一个vpx基因(病毒蛋白x),这是HIV-1所没有的,其功能尚不清楚。HIV-2的抗原特性与HIV-1不同,两者的结构蛋白交叉反应最强,而外膜蛋白交叉反应最弱。
(二)发病机制
1.发病原理 还不完全清楚,据目前的研究,可能与以下机制有关。
(1)HIV感染引起的免疫反应:机体感染HIV的初期,可产生特异性细胞毒性T细胞(CTL),表达HIV抗原成分的细胞可被CTL破坏,HIV被杀伤或清除;自然杀伤细胞(NK细胞)可在HIV抗体的介导下,通过抗体依赖性细胞毒性细胞(ADCC)的作用来破坏表达HIV的细胞。这样免疫反应就可清除血循环中部分感染细胞的HIV,并限制HIV感染新的细胞,使HIV感染者长期处于无症状状态。
(2)HIV感染引起的免疫抑制:HIV对CD4 细胞(包括辅助性T细胞、单核细胞及巨噬细胞等)有特殊的亲嗜性。HIV借助gp120与靶细胞表面的CD4分子结合,在gp41的协助下进入细胞内,使细胞受到感染。感染后,辅助性T细胞的功能异常或缺乏, 阿地白介素(IL-2)等细胞因子产生减少,对同种异型抗原的反应性减低以及对B细胞的辅助功能减低等。当CD4 T细胞数量减少至200×106/L以下时,则易发生机会性感染或肿瘤。
(3)HIV感染致CD4 细胞减少:根据目前了解,其机制可能有以下几种。
①免疫反应性损伤:由于HIV感染的主要是CD4 T细胞,当HIV感染引起的免疫反应(包括:CTL,ADCC等)持续存在或过强时,即可导致CD4 T细胞减少以至耗竭。
②HIV的直接致细胞病变作用:HIV感染可通过其直接致细胞病变作用(CPE),导致细胞死亡。当受染的CD4 T细胞的HIV-env基因呈高表达时,通过包膜糖蛋白(gp120和gp41)的介导,与邻近正常的CD4 T细胞融合,形成多核巨细胞即合胞体细胞。合胞体细胞一般在形成后48h内死亡和溶解。胸腺及外周血T细胞前体也可由于HIV感染而不能增殖及补充成熟T细胞群。
③细胞凋亡:大量研究证实,HIV及其产物均可诱导产生细胞凋亡。包膜蛋白通过CD4受体的信号传递、辅助受体CXCR4的信号传递诱导其凋亡,这可能是通过p38依赖的信号传递而触发的。
④超抗原效应:推测一个病毒蛋白可能刺激并最终耗竭带有特异T细胞受体的CD4 T细胞。
⑤产生减少HIV感染造血干细胞或HIV感染致胸腺功能耗损,而引起CD4 T细胞产量减少。
(4)HIV抗原变异及毒力变异的影响:由于整合在宿主细胞染色体内的前病毒需借助于宿主细胞的转录和翻译体系进行转录和翻译,因而子代病毒极易发生变异。尤其是病毒的外膜区域。由于HIV-1的复制速度非常快,每天约有1010~1012个病毒释放入血。据估计每10000次转录中有1次错配,则每日约产生107个变异的病毒颗粒。HIV变异株能逃避特异的体液及细胞免疫的攻击。此外,在感染早期,HIV复制缓慢,不诱生合胞体,系低毒力变异株。而在感染后期,虽然仍无症状,但T细胞数量逐渐减少,且可见到复制快、诱生合胞体的高毒力变异株。
(5)其他因素的影响:HIV感染常潜伏多年而不发展成AIDS,却可能在某个时候病情迅速进展,此可能与其他因素的影响有关。一旦机体受到某些因素的刺激,如毒品、CMV、EBV或其他的病毒感染等,淋巴细胞及单核-巨噬细胞被激活,其内的前病毒即开始转录和复制,造成大量细胞的损伤和耗竭。此外,遗传的、行为的、环境的因素也可影响发展成AIDS的速度。
因此,推测AIDS的可能发病机制是:当某一个体被HIV感染后,在感染初期,机体对HIV产生了极好的免疫反应,高毒力、高表达HIV克隆被抑制或清除,且由于感染的细胞数量尚少,因而没有造成CD4 T细胞数量的明显变化。在以后的某一时候,由于某些因素激活这些细胞后,潜伏在细胞内的HIV以及前病毒开始转录和复制,不断产生较高毒力的HIV变异株,在上述致CD4 T细胞减少的机制参与下,使CD4 T细胞迅速减少及耗竭,导致整个免疫系统崩溃,感染者迅速发展成AIDS患者。
症状体征
临床表现:
本病潜伏期长短不一,一般为2~10年。临床表现十分复杂,多与机会性感染或肿瘤有关。临床上将其分为四期,表现急性感染期、潜伏期、艾滋病前期、典型艾滋病期,不是每个感染者都会完整的出现四期表现,但每个疾病阶段的患者在临床上都可以见到。
1.急性感染期 感染艾滋病病毒后没有任何临床症状,HIV刺激机体引起免疫反应,起病急骤,出现发热出汗、头痛、咽痛、恶心、厌食、全身不适、关节肌肉疼痛等症状。同时可伴有红斑样皮疹、呕吐、腹泻、全身淋巴结肿大或血小板减少。有的还出现急性无菌性脑膜炎,表现为头痛、神经系统症状和脑膜刺激症。淋巴细胞减少,单核细胞增加。淋巴细胞亚群检查CD4/CD8细胞比例可无明显变化。由于此期症状无特征性,且较轻微,常易误诊为感冒而被忽略。在被感染2~6周后,血清HIV抗体可呈现阳性反应。此后,进入一个长短不等的、相对健康的无症状感染期。
2.潜伏期 此期感染者除血清HIV抗体阳性外,可无任何症状,T细胞数量可进行性减少。但病毒在持续复制,且感染者已具有传染性。此期的长短个体差异很大,现在认为是2~10年,一般6~8年。这对早期发现患者及预防都造成很大困难。
3.艾滋病前期 亦称“持续性全身淋巴结肿大综合征”,“获得性免疫缺陷综合征相关综合征”等。此期突出的临床表现是持续性全身淋巴结肿大。除腹股沟淋巴结以外,其他部位两处或两处以上淋巴结肿大,直径1cm,持续3个月以上,无其他原因可解释者均属此期。有的患者出现头痛、抑郁或焦虑,有的出现感觉神经末梢病变,甚至出现反应性精神紊乱等精神神经系统症状,可能与病毒侵犯神经系统有关。部分患者已有免疫缺陷的表现,除上述的浅表淋巴结肿大和全身症状外,反复出现各种特殊性或复发性的非致命性感染。如非链球菌性咽炎,急性和慢性鼻窦炎和肠道寄生虫感染。
4.典型艾滋病期 除具有获得性免疫缺陷综合征前期的特征外,可有明显的发热,疲乏、盗汗,出现不易控制的体重减轻(>10%),持续性腹泻,持续性发热(>38℃)3个月以上等临床表现;并出现严重的免疫缺陷的临床表现,CD4细胞可能少于200/muL,如:细胞免疫反应迟缓,机会性感染及恶性肿瘤,可累及全身各个系统及器官,且常有多种病原体(表1)引起感染和肿瘤并存。
主要受累系统或器官的临床表现如下。
(1)中枢神经系统:诊断主要依靠脑脊液检查,头部X线及CT检查。主要临床表现有头晕、头痛、进行性痴呆、幻觉、癫痫、肢体瘫痪、痉挛性共济失调、膀胱直肠功能障碍及脑神经炎等。
(2)消化系统:约3/4以上的获得性免疫缺陷综合征患者可出现消化系统病变,波及胃肠道的各个部分。
口腔:假丝酵母菌(念珠菌)属,巨细胞病毒和疱疹病毒等侵犯口咽部及食管,引起溃疡。临床表现为吞咽痛、吞咽困难及胸骨后烧灼感,纤维食管镜检可确诊。
胃:受累相对较少,偶尔可有白念珠菌引起的蜂窝织炎性胃炎,巨细胞病毒引起的胃炎。卡波齐肉瘤亦可侵及胃,引起相应的临床表现。
肝脏:巨细胞病毒、鸟分枝杆菌、结核杆菌及药物等可引起肉芽肿性肝炎,急、慢性肝炎,脂肪肝及肝硬化等。卡波齐肉瘤及其他淋巴瘤亦可侵及肝脏。
胰腺:各种感染及肿瘤亦可侵犯胰腺,但诊断较难。
肠道:隐孢子虫、巨细胞病毒、鸟分枝杆菌及卡波齐肉瘤等侵犯肠道,引起腹泻及吸收不良综合征。巨细胞病毒感染引起溃疡性结肠炎,可出现腹泻、脓血便等。其中肠道隐孢子虫感染较为常见,表现为慢性持续性腹泻,水样便可达数月之久,易致患者死亡。诊断依靠粪检、X线、肠道纤维镜检或肠黏膜活检等。直肠肛门癌在男性同性恋者的获得性免疫缺陷综合征患者中较为常见,可能由慢性肛周疱疹发展而来,或在性接触时传染乳头状瘤病毒所致。
(3)呼吸系统:主要是机会性感染(巨细胞病毒、弓形虫、隐球菌、类圆线虫、军团菌)引起的肺炎、卡波齐肉瘤以及肺结核等。
①卡氏肺孢菌肺炎(pneumocystosis carinii):卡氏肺孢菌(肺囊菌)过去认为属原虫,称为卡氏肺孢子虫,现根据形态学和分子遗传学分析证实属于真菌。该菌引致感染最为常见,约占获得性免疫缺陷综合征肺部感染的80%,是获得性免疫缺陷综合征主要的致死原因。临床表现为发热、干咳、呼吸增快、呼吸困难、发绀、通气功能障碍;X线检查呈间质性肺炎表现。在痰、胸腔积液、气管灌洗液或气管内膜活检中找到病原菌可诊断本病。
②卡波齐肉瘤:在有广泛皮损的获得性免疫缺陷综合征患者中,临床上诊断的肺部卡波齐肉瘤约为20%,尸检的发现率为50%。但在不伴有皮肤黏膜损害的获得性免疫缺陷综合征患者中,肺部卡波齐肉瘤较少见。大多数本病患者有发热、干咳、呼吸困难,但约40%的患者可无任何这类表现。大面积支气管内膜损害时可有喘息,喉部受累时可发生喘鸣。这些损害导致出血时,可有咯血。支气管镜检查或气管内膜活检可诊断本病。胸部X线检查亦有助诊断。
③肺结核:获得性免疫缺陷综合征发生的结核最常见于肺部,除具有咳嗽、咳痰、呼吸困难及胸痛等常见症状外,还有普通结核病的症状,如发热、盗汗、厌食及体重减轻等。有时其临床表现与卡氏肺孢菌肺炎或其他机会性感染难以区别,须借助病原学检查及X线检查来鉴别诊断。
(4)泌尿系统:主要是肾损害。获得性免疫缺陷综合征患者肾损害的发生率约为20%~50%。机会性感染是引起肾损害的主要因素之一。感染引起的体液及电解质异常、败血症、休克、肾毒性抗生素的使用及恶性肿瘤等均可引起肾损害。
病理变化为局灶性或弥漫性膜增生性肾小球肾炎、急性肾小管坏死、肾小管萎缩及局灶性间质性肾炎等。以局灶性节段性肾小球硬化最多见,特征性变化有肾小球血管丛塌陷,肾小球脏层上皮细胞显著肿胀与肥大,间质水肿、纤维化及炎性细胞浸润,肾小管微囊泡形成。
获得性免疫缺陷综合征患者中静脉药瘾者较多见,海洛因及其污染物作为抗原,可引起免疫反应性肾损害,导致海洛因相关肾病。临床上可有蛋白尿、氮质血症,或表现为急性肾衰竭或尿毒症等。其中海洛因相关肾病可在半年至6年的时间内进展为尿毒症,而HIV相关肾病可于2~4个月内迅速发展至尿毒症。
(5)皮肤黏膜表现:多数获得性免疫缺陷综合征患者均有皮肤黏膜感染。常见黏膜感染有口腔黏膜白假丝酵母菌感染,一般无症状。波及咽部及食管时,引起严重吞咽困难。皮肤感染有复发性单纯疱疹性口炎、慢性单纯疱疹性肛周溃疡、带状疱疹、水痘、皮肤真菌感染及甲癣等。同性恋者还可发生肛周尖锐湿疣和传染性软疣。脂溢性皮炎样病变常发生在患者的生殖器,头皮、面、耳及胸等处也可见到,表现为红斑样、角化过度的鳞屑斑。在面部常呈蝶形分布。病因不明。
(6)血液系统:血液系统异常在获得性免疫缺陷综合征患者较常见。主要包括粒细胞及血小板减少,贫血以及非霍奇金淋巴瘤等。
(7)其他:获得性免疫缺陷综合征患者眼部受累亦较常见,但易被忽视。常见有巨细胞病毒及弓形虫感染引起的视网膜炎,眼部卡波齐肉瘤等。HIV本身以及机会性感染或肿瘤亦可累及心血管及内分泌系统等,但临床表现常不明显或轻微,某些患者常有原因不明的长期发热,并伴有体重下降、全身不适及乏力等。有些病例的骨髓、淋巴结或肝活检标本中证实有分枝杆菌属细胞内感染,其预后可能比单纯合并肺部分枝杆菌属感染更差。
凡出现长期不明原因发热、全身不适、腹泻、关节肌肉疼痛等症状;红斑样皮疹、全身淋巴结肿大等体征;或出现常人不易患的感染,及淋巴细胞亚群检查显示CD4 T细胞减少,CD4/CD8细胞比例倒置时,应想到本病可能。但确诊艾滋病不能光靠临床表现,最重要的根据是检查者的血液检测是否为阳性结果,所以怀疑自身感染HIV后应当及时到当地的卫生检疫部门做检查,千万不要自己乱下诊断。
我国为防治获得性免疫缺陷综合征的需要,根据我国具体情况,借鉴WHO和美国CDC的有关HIV感染分类和AIDS诊断标准,于1996年制定了我国HIV感染和AIDS的诊断标准。诊断标准分急性HIV感染、无症状HIV感染及AIDS病等。
1.急性HIV感染
(1)流行病学史:①同性恋或异性恋者有多个性伴侣史,或配偶或性伴侣抗HIV抗体阳性。②静脉吸毒史。③用过进口的因子Ⅷ等血液制品。④与HIV/AIDS患者有密切接触史。⑤有过梅毒、淋病、非淋菌性尿道炎等性病史。⑥出国史。⑦抗HIV抗体阳性者所生的子女。⑧输入未经抗HIV检测的血液。
(2)临床表现:①有发热、乏力、咽痛、全身不适等上呼吸道感染症状。②个别有头痛、皮疹、脑膜脑炎或急性多发性神经炎。③颈、腋及枕部有肿大淋巴结,类似传染性单核细胞增多症。④肝、脾大。
2.无症状HIV感染
(1)流行病学史:同急性HIV感染。
(2)临床表现:常无任何症状及体征。
3.AIDS
(1)流行病学史:同急性HIV感染。
(2)临床表现:①原因不明的免疫功能低下。②持续不规则低热>1个月。③持续原因不明的全身淋巴结肿大(淋巴结直径>1cm)。④慢性腹泻>4次/d,3个月内体重下降>10%。⑤合并有口腔假丝酵母菌(念珠菌)感染,卡氏肺孢菌肺炎,巨细胞病毒(CMV)感染,弓形虫病,隐球菌脑膜炎,进展迅速的活动性肺结核,皮肤黏膜的卡波齐肉瘤,淋巴瘤等。⑥中、青年患者出现痴呆症。
获得性免疫缺陷综合征吃什么好
获得性免疫缺陷综合征的食疗(以下资料仅供参考,详细需咨询医生)
⑴鱼腥草饮
组成:鲜鱼腥草250~1000g(或干品30~60g)
用法:将鲜鱼腥草捣汁饮;或用冷水浸泡2小时干品,煎煮一沸,取汁,去渣,频饮。
适应证 艾滋病有肺部感染,咳吐黄痰者。
⑵马齿粥
组成:马齿苋100g,粳米60
鉴别诊断
本病临床表现复杂多样,易与许多疾病相混淆。
1.本病急性期应与传染性单核细胞增多症及其他感染性疾病如结核、结缔组织疾病等相鉴别。自身免疫性疾病:结缔组织病,血液病等,AIDS有发热、消瘦
2.淋巴结肿大应与血液系统疾病相鉴别,特别要注意与良性性病性淋巴结病综合征相鉴别。后者淋巴结活检为良性反应性滤泡增生,血清学检查提示多种病毒感染。如:特发性CD4+T淋巴细胞减少症,酷似AIDS,但无HIV感染。淋巴结肿大疾病:如KS,何杰金病,淋巴瘤,血液病。
3.本病的免疫缺陷改变须与先天性或继发性免疫缺陷病相鉴别。
原发性免疫缺陷病:是一组少见病,与遗传相关,常发生在婴幼儿,出现反复感染,严重威胁生命。
继发性免疫缺陷病,皮质激素,化疗,放疗后引起或恶性肿瘤等继发免疫疾病。
4.假性艾滋病综合征:AIDS恐怖症,英国同性恋中见到一些与艾滋病早期症状类似的神经症状群。
5.中枢神经系统疾病:脑损害可以是艾滋病或其他原因引起的,需予鉴别。
详细询问病史,根据高危人群,出现一般人不易患的疾病,本病鉴别诊断一般不难。病原学检查是主要的鉴别手段。
并发症
我国AIDS并发症和机会性感染病原体与国外报告相差较大,应结合实际有针对性地预防和及时治疗并发症。
1.机会性感染
(1)细菌性感染:有革兰阳性球菌和革兰阴性杆菌常继发于一些并发症,最多见的是结核杆菌和鸟型分支杆菌,临床肺结核进展很快,可见空洞和痰菌阳性,治疗较困难亦有全身播散性结核。有分歧杆菌感染、沙门菌感染、杆菌性血管瘤病、其他如绿脓杆菌、大肠杆菌、伤寒杆菌、淋球菌等感染
(2)真菌感染:尚有念球菌性口角炎、念珠菌性阴道炎、内脏念珠菌病等。 皮肤、粘膜念珠菌病的诊断有赖于临床表现和求助于真菌检查。
①常见口腔念珠菌感染,亦有食管气管或结肠念珠菌感染;②卡氏肺孢子虫肺炎:近年发现卡氏肺孢子虫的DNA更像真菌,因此将之归在真菌性感染。主要表现为低热、干咳少痰,呼吸困难活动后加重,体检有轻度紫绀,两肺偶有痰鸣音,很少闻及湿???/A>,血气氧分压下降明显,胸片可见肺纹理增多,或斑片阴影,严重时两肺有大片融合阴影呈毛玻璃状,若作纤维支气管镜灌洗液检查可找到卡式肺囊虫滋养体和包囊。
(3)原虫感染:①弓形体病:常有头痛、发热、脑膜脑炎、视网膜脉络膜炎等,诊断主要靠检测血中抗弓形体IgM抗体(+)或头颅CT见典型环圈状病变。②隐孢子虫肠炎:主要有腹泻,为水样便,有时量很多,可致脱水及电解质紊乱。③卡氏肺囊虫性肺炎: 主要发生于肺部,可导致呼吸困难、持续的咳嗽,发热等。卡氏肺囊虫是一种专在人的肺内造穴打洞的小原虫。人的肉眼看不见,而且用一般的生物培养方法也找不到。卡氏肺囊虫肺炎主要通过空气与飞沫经呼吸道传播。健康人在感染艾滋病毒后,免疫功能受到破坏,这时卡氏肺囊虫便乘虚而入,在病人体内大量繁殖,使肺泡中充满渗出液和各种形态的肺囊虫,造成肺部的严重破坏。
(4)病毒性感染:可见乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)、单纯疱疹病毒(HSV)、带状疱疹病毒(HZV)、巨细胞病毒(CMV)和EB病毒等感染。
2.恶性肿瘤
(1)淋巴瘤:常有持续发热,全身淋巴结肿大,诊断亦要靠活检送病理。
(2)非霍奇金淋巴瘤: 发生于淋巴细胞 ,艾滋病毒感染后患此癌症的风险增高。
3.明显的消瘦和严重的营养不良、贫血白细胞血小板或全血细胞减少,由于发热、腹泻各种感染或肿瘤消耗过多,患者又食欲减退,时间长会造成营养不良甚至于恶液质,使机体不能从外界吸收营养物质,肿瘤从人体固有的脂肪、蛋白质夺取营养构建自身,故机体失去了大量营养物质。
精神上:长期腹泻引起水电解质紊乱神经系统的损伤引起智力下降反应迟钝抑郁忧虑类妄想狂精神病。
身体上:肾功能的损伤可引起间质性肾炎和肾小管坏死出现蛋白尿少尿高度水肿氮质血症及肾功能衰竭,肌肉骨骼系统的损伤可引起游走性关节炎关节疼痛和关节腔积液酷似风湿性关节炎抗风湿,治疗效果不佳亦可表现有多发性肌炎肌肉明显压痛及活动障碍肌肉活检呈坏死性肌炎;
预防保健
HIV不能通过空气、一般的社交接触或公共设施传播,与艾滋病患者及艾滋病病毒感染者的日常生活和工作接触不会感染HIV。一般接触如握手、拥抱、共同进餐、共用工具和办公用具等不会感染艾滋病;HIV不会经马桶圈、电话机、餐炊具、卧具、游泳池或公共浴池等传播;蚊虫叮咬不传播艾滋病。但是要避免共用牙刷和剃须刀。
易感人群
人们经过研究分析,已清楚地发现了哪些人易患艾滋病, 并把易患艾滋病的这个人群统称为艾滋病易感高危人群,又称之为易感人群。艾滋病的易感人群主要是指静脉吸毒成瘾者、血友病患者,接受输血及其它血制品者、 与以上高危人群有性关系者等。
1.男性同性恋者 包括双性恋者,由于肛交,所以是艾滋病的高危人群。但同性恋不等于艾滋病。
2.吸毒者 感染艾滋病有两个原因:(1)吸毒过程中反复使用了未经消毒或消毒不彻底的注射器、针头。被艾滋病毒污染的注射器具造成了艾滋病在吸毒者中的流行和传播,使吸毒者成为第二个最大的艾滋病危险人群。由于吸毒者使用未消毒的针头,还可染上其他传染病如乙型肝炎等,并对免疫功能造成直接损害作用,从而使吸毒者更易成为艾滋病的攻击者。(2)滥用成瘾性药物和毒品是艾滋病多发和流行的一个重要原因。其中有不少吸毒者同时又是同性恋者或其他性淫乱者,艾滋病在这些危险因素重叠者中发病更多。美国吸毒人群中艾滋病抗体阳性者约40万人之多,男性为女性的两倍,另外据报导,与男性吸毒者有性接触史的妇女,艾滋病发病率比一般人群高30多倍,表明因吸毒而引起的艾滋病发病率之高。但在不同地区,因社会文化、风俗和生活方式的不同,因吸毒而染上艾滋病毒的比例也大不一样。在欧洲来自吸毒的艾滋病患者较多,比如因注射吸毒成瘾者而受感染的在意大利特别高,在罗马、米兰等大城市中,估计约为20%~70%。据1986年的资料,在意大利有51%的艾滋病是来自注射吸毒者;在西班牙48%的艾滋病患者来自吸毒者,瑞典为32%~ 42%,而在美国则为17%。
3.血友病患者 第三大易感人群为血友病患者,在所有艾滋病患者中,因血友病而感染病毒的占1%左右。因为血友病是一种因体内缺乏凝血因子Ⅷ(Ⅸ)(还有其它因子缺乏者,主要且最多的发病者是因子凝血因子Ⅷ或Ⅸ)而得的疾病,如 果不输入外源性凝血因子Ⅷ(Ⅸ),则病人可以在受轻微外伤后就流血不止。据统计,接受这种因子Ⅷ(Ⅸ) 治疗的A型血的血友病人,血清艾滋病抗体阳性率高达60% ~90%。报导;在香港的一次调查中,有71.2%的感染者为血友病患者。另外,根据对血友病的检测分析,普通血友病患者本身机 体中淋巴细胞成份已有轻度失调,这种免疫功能本身就有轻 度异常的患者,就更易感染上艾滋病病毒。
4.接受输血或血液制品者 除了抗血友病制剂外,其他血液与血液制品(浓缩血细 胞、血小板、冷冻新鲜血浆)的输注也与艾滋病的传播有关。首 次报告的与输血相关的艾滋病患者是一名婴儿,该婴儿接受 了1名艾滋病病人提供的血液后发病。最近,有人总结了美国 18例与输血有关的艾滋病病例的资料,这18例患者从接受 输血到临床症状出现的时间为10~43个月(平均24.5个月) 出现卡波济氏肉瘤的时间是在受血后16个月。这18例艾滋 病病例分别接受了浓缩血细胞(16例)、冷冻血浆(12例)、全 血(9例)和血小板(8例)。在调查中至少发现8名供血者属于 艾滋病危险人群。所以受血者受染与否与供血者是否艾滋病 人或是否属艾滋病危险人群有关。 因为现在全世界已经认识到这个问题,所以因为输血而得艾滋病病毒的机率是越来越小了。
5.与高危人群有性关系者 与上述高危人群有性关系者是艾滋病的又一易感人群。 同性恋的易感性在前面已提过,这里主要讲一下与高危人群 有异性关系者对艾滋病的易感性。有许多例子可以证明艾 滋病可以在异性性生活中相互传播。有人报告过两例非静脉 吸毒成瘾者的女性艾滋病患者,她们也没有输血史,但是她们 都有固定的男性艾滋病患者的性伙伴,尽管这种性关系是在 男患者诊断之前就已存在,但是轻症或无症状的艾滋病同样 有传染性。与同性恋者、血友病患者、受血者、静脉吸毒者等高 危人群发生性关系都可能染上艾滋病,因而成为艾滋病传播 的易感人群。
6.艾滋病的其他高发人群 艾滋病从理论上说任何人群都可易感,据最新统计,全球艾滋病病毒感染者和艾滋病人中,1/3是10—24岁的青少年,而且每分钟新增加5个青少年感染者。我国10%左右的感染者年龄在20岁以下。青年人活跃的天性和知识的匮乏很容易使他们在性和毒品方面走上歧途,进而暴露在艾滋病的威胁之下。但正因为他们还处于探求阶段,就比成人更容易学会安全行为。由于患有艾滋病的母亲也可通过胎盘、产道、乳汁传播给出生前或出生后的婴幼儿,因而由患有艾滋病的妇女所生的小孩,也是艾滋病的易感者。
治疗用药
防止艾滋病的最简单的办法就是每次性交的时候,为了避免有体液的交流,一定用避孕套。所以在西方一些国家,有些学校和组织都发放免费的避孕套。但是没有必要同时使用二个避孕套,反而容易造成破裂。吸毒者,绝对不可以和别人共用针具。艾滋病病毒不会通过空气、食物、水等一般日常生活接触传播。艾滋病的传播主要与人类的社会行为有关,完全可以通过规范人们的社会行为而被阻断,是能够预防的。
蚊虫的叮咬可能传播其他疾病(例如:黄热病,疟疾等),但是不会传播艾滋病病毒。因为,当它们叮咬一个人的时候,它们并不会将自己或者前面那个被吸过血的人血液注入。相反,它们将自己的唾液注入,这样可以防止此人的血液发生自然凝固。而且艾滋病病毒在昆虫体内只会生存很短的时间,不会在昆虫体内不断繁殖。昆虫本身也不会得艾滋病。
下列预防措施可供参考。
1.防止注射途径的传播 严禁吸毒,特别是注射吸毒。加强缉毒、戒毒工作,强化毒害教育,消除毒患。不共用针头、注射器及药物,使用一次性注射器及针灸针等。防止被HIV污染的针头或器械刺伤。
2.避免性接触感染人类免疫缺陷病毒 肛门或阴道性交均可造成直肠或阴道黏膜破损,精液及阴道分泌物中的人类免疫缺陷病毒可通过破损的黏膜进入血液循环而传染给对方。加强与HIV及AIDS有关的性知识、性行为的健康教育,洁身自好,防止与HIV感染者发生性接触。
3.加强血制品管理 加强血制品市场的管理,所有血液、血浆等血制品应由具有相关资质的血站统一采血、检测、供血,严禁非法采、供血。国家有关执法部门应坚决取缔地下血站,严厉打击地下血头、血霸。对供血者进行严格的体检,包括进行HIV抗体检测。高危人群应禁止捐献全血、血浆、器官、组织或精液。严禁从国外进口各类血制品,包括全血、血浆、人体白蛋白、丙种球蛋白、各类血液成分等。
4.加强消毒隔离措施 对于被血液或体液污染的物品或器械,可用有效的消毒药物,如新鲜配制的500×10-6~5000×10-6(1∶10~1∶100稀释)浓度的次氯酸钠液或1∶10稀释的含氯石灰液擦拭或浸泡。患者用过的废弃物品应消毒后再作其他处理或焚烧。避免直接接触患者的血液或体液,应戴手套、穿隔离衣。不慎被血液或体液污染时,应立即彻底清洗和消毒。
5.切断母婴传播 女性HIV感染者特别是HIV-1感染者应尽量避免妊娠,以防止母婴传播。由于HIV可通过哺乳传播给婴儿,因此HIV感染的哺乳期妇女不应母乳喂养,而代之以人工喂养。
6.加强宣教工作 使广大群众对获得性免疫缺陷综合征有正确的认识。注意个人卫生,不共用牙刷、刮脸刀片、食具、盆子及毛巾等物品。
7.加强业务培训 对防疫和医疗机构人员应进行相关业务知识的培训,提高业务水平,规范诊断和治疗,包括国际标准的治疗方案的推广,制定适合我国农村地区的治疗指导方案。
8.HIV疫苗 研究制成有效的HIV疫苗,可能是根除获得性免疫缺陷综合征的希望所在。但由于HIV基因变异率高、病毒基因整合人宿主细胞、病毒直接侵犯宿主的免疫系统等特点,使HIV疫苗的研制难度大大增加。虽然国内外投入大量的人力物力,进行了长期的研究,但仍无成功的疫苗问世。目前国外有些较为成熟的疫苗正在进行临床前或临床实验,但多为B亚型HIV株。而我国流行的以A、B、B′亚型、C、E五型为主,因而国外研制的疫苗能否适用于我国,尚不得而知。因此,研制基于我国流行株的HIV疫苗极为重要。但从国内目前的情况看,仍然任重道远。
9.加强获得性免疫缺陷综合征的监测 根据我国的实际情况。加强我国获得性免疫缺陷综合征的监测,完善监测网,以便国家准确掌握疫情变化,对于国家制定相应的法律、法规,采取及时有效的防治措施十分重要。
(1)落实和加强疫情报告制度:特别是基层医疗卫生机构的疫情报告,应落到实处。
(2)加强对高危人群的监测:我国目前的重点监测对象包括:①应用过国外的血制品的人;②与外国人有过性关系的人;③我国赴国外的留学人员、劳务人员、长期驻外人员及访问人员等;④外国长期驻华的外宾、来华旅游者、留学生、外交人员等;⑤卖淫、嫖娼及吸毒人员;⑥与HIV感染者及获得性免疫缺陷综合征患者有过密切接触的人。
(3)加强国境检疫:禁止HIV感染者及获得性免疫缺陷综合征患者入境。
保健品查询大家都在看
- 乳腺癌
乳腺癌(mammarycancer)是女性最常见的恶性肿瘤之一,发病率占全身各种...[详细]
- 男性不育症
男性不育症是指由于男性因素引起的不育。一般把婚后同居2年以上未采取任何避孕措施而...[详细]
- 不孕症

不孕症(infertility)系指凡婚后夫妇有正常的性生活、未避孕、同居2年而...[详细]
- 早泄
早泄是指阴茎插入阴道后,在女性尚未达到性高潮,而男性的性交时间短于2分钟,提早射...[详细]
- 胃癌

胃癌是我国最常见的恶性肿瘤之一,在我国其发病率居各类肿瘤的首位,每年约有17万人...[详细]
- 前列腺炎
前列腺炎是指前列腺特异性和非特异感染所致的急慢性炎症,从而引起的全身或局部症状。...[详细]
- 流产
流产(abortion)为妇科常见疾病,如处理不当或处理不及时,可能遗留生殖器官...[详细]
- 乙肝
乙型病毒性肝炎是由乙型肝炎病毒(HBV)引起的一种世界性疾病。发展中国家发病率高...[详细]
- 颈椎病
颈椎病又称颈椎综合征,是颈椎骨关节炎、增生性颈椎炎、颈神经根综合征、颈椎间盘脱出...[详细]
- 心绞痛
心绞痛(anginapectoris)是冠状动脉供血不足,心肌急剧的、暂时缺血与...[详细]
最新
- 肿瘤

肿瘤(tumour)是指机体在各种致瘤因子作用下,局部组织细胞增生所形成的新生物...[详细]
- 心脏病

心脏病是一类比较常见的循环系统疾病。循环系统由心脏、血管和调节血液循环的神经体液...[详细]
- 脑溢血
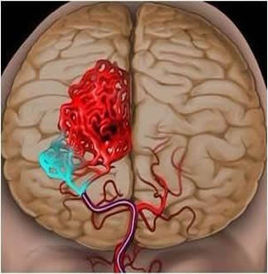
脑出血是指非外伤性脑实质内血管破裂引起的出血,占全部脑卒中的20%~30%,发生...[详细]
- 内分泌性高血压

内分泌组织增生或肿瘤所致的多种内分泌疾病,由于其相应激素如醛固酮、儿茶酚胺、皮质...[详细]
- 寒痹
寒痹是怎么回事?寒痹,病名。一名痛痹、骨痹。指寒邪偏重的痹证。《灵枢•贼风》:“...[详细]
- 小儿46-XY单纯性腺发育不全综合征
46-XY单纯性腺发育不全综合征(simple46,XYgonadaldigen...[详细]
- 小儿情感交叉擦腿综合征

情感交叉擦腿综合征(masturbationsyndrome)是一个病因不明,治...[详细]
- 小儿先天性肌强直综合征

肌强直综合征(myotonicsyndrome)是一组较为少见的遗传性疾病,包括...[详细]
- 新生儿单纯疱疹病毒感染
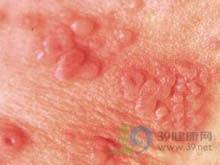
新生儿单纯疱疹病毒感染(herpessimplexviralinfectiono...[详细]
- 小儿猫叫综合征

猫叫综合征(catscrysyndrome)是由于第5号染色体短臂缺失(5p缺失...[详细]







